![]() Comienzos
Comienzos
En China el legendario médico Hua-Tuo desarrolló un conjunto de técnicas de anestesia con plantas medicinales y se dice que realizó cambios de órganos enfermos por sanos. La noticia más antigua sobre trasplante proviene de la India. Allí el cirujano Sushruta, en el S VIII ac., practicó trasplantes de tejidos en diversos pacientes.
En Europa las noticias acerca del trasplante son tardías; son más frecuentes las referencias a los trasplantes en la mitología que en la medicina medieval. Llama la atención en la “Leyenda Áurea”, escrita por el arzobispo de Génova en el siglo XIII, el capítulo dedicado a los santos Cosme y Damián que vivieron en Arabia en el siglo III dedicados al arte de la medicina. En ella se cuenta que los hermanos practicaron un trasplante de una pierna enferma por una sana proveniente de un moro fallecido.

![]() Etapa experimental
Etapa experimental
En relación a la investigación sobre trasplantes, el naturalista suizo Abraham Trembley, biólogo experimental, estudioso de las hidras, presentó los primeros injertos realizados en los animales. Por azar observó como “dos porciones de moluscos puestas en contacto pueden tocarse, fijarse y unirse con la misma facilidad con la que lo hacen las plantas”. Al igual que en las plantas, observó incompatibilidades entre hidras de colores diferentes. La investigación experimental en el estudio de la naturaleza recién empezó a predominar en el mundo occidental del Renacimiento europeo cuando comenzaron a cuestionarse algunas verdades de la Edad Media. Así, se inició un cambio de actitud mental, un cambio cultural. Este cambio fue gradual, ya que en los hombres del renacimiento se mezclaban elementos científicos con prácticas tradicionales.
En 1767 John Hunter, cirujano y anatomista escocés confirmó el éxito de estas investigaciones realizando implantes experimentales.
Charles Bonnet (1720-1793) experimentó con anélidos revisando injertos y observando fenómenos de regeneración similares a los injertos vegetales.
Duhamel de Monceau, naturalista y fisiólogo, investigó paralelamente injertos vegetales y animales, estudiando procesos de cicatrización y vascularización (técnica para unir vasos sanguíneos). El término “injerto animal” apareció por primera vez en sus escritos en 1746.

![]() Avances
Avances
En 1869 el cirujano Jaques Louis Reverdin obtuvo los primeros injertos epidérmicos en el hombre; sus métodos fueron adoptados en EE.UU. y en Europa por cirujanos interesados en el injerto de piel.
Durante este siglo se desarrollaron los procedimientos para trasplantar córneas. En 1837 el irlandés Samuel Bigger realizó un trasplante exitoso en el ojo ciego de una gacela. El progreso sostenido en los procedimientos del injerto y un crecimiento de experimentos exitosos en animales permitieron el primer trasplante humano de córnea en 1906. El trasplante de córnea se convirtió así en un procedimiento estandarizado de la práctica oftalmológica.
En el transcurso del siglo XIX la investigación en injertos proliferó extendiéndose a todos los tejidos del reino animal.
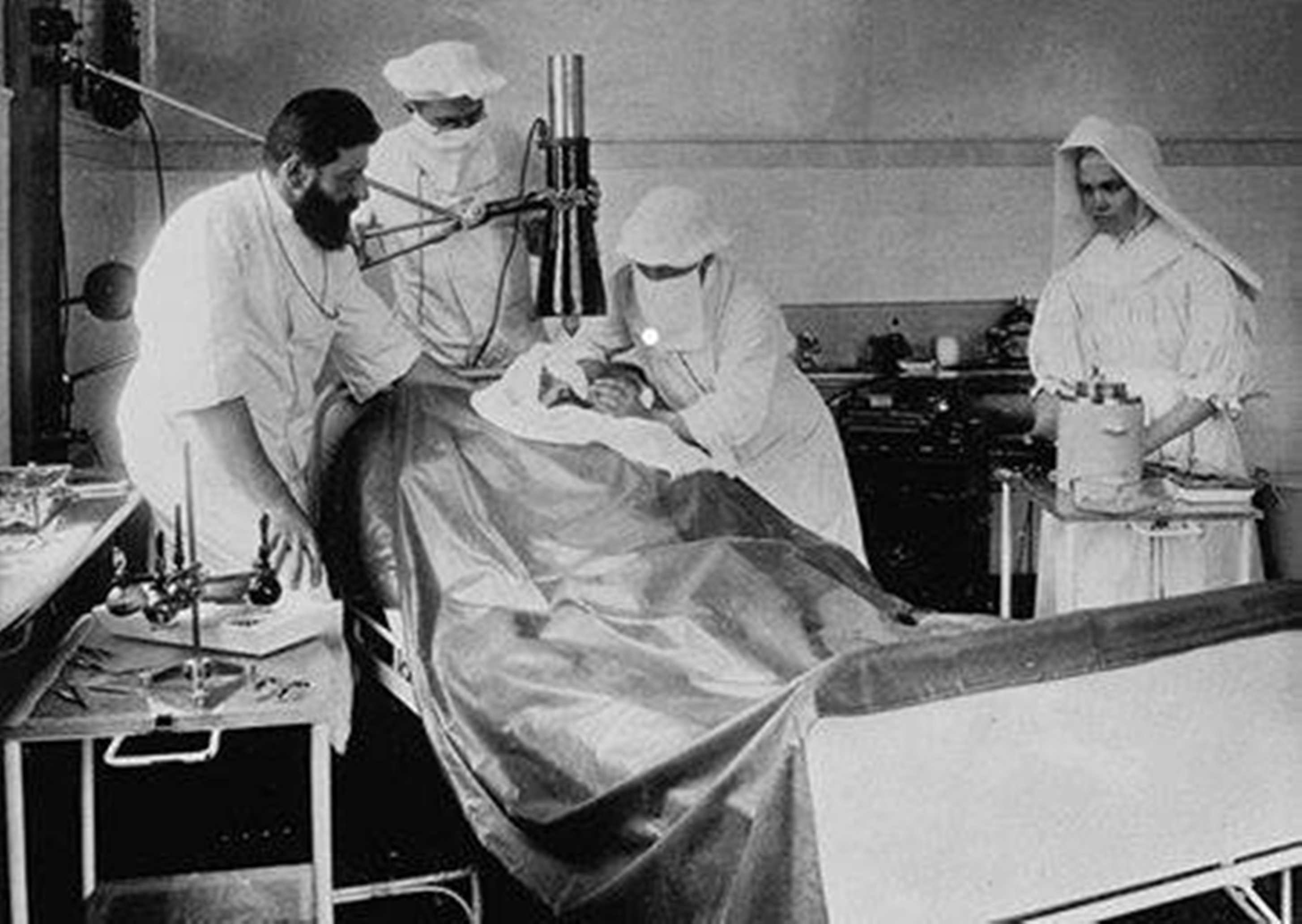
![]() Desafíos
Desafíos
Una serie de experimentos demostraron la posibilidad de supervivencia de un órgano separado del cuerpo: esto era una condición sin la cual no era posible el estudio experimental del trasplante de órganos. Pero aún se planteaban cuestiones esenciales como la realización quirúrgica y el devenir del órgano trasplantado. Hacia fines del siglo XIX la convergencia de diversas disciplinas generaron las condiciones para que el trasplante tisular se amplíe al trasplante de órganos: se conocía la anatomía (estructura) de los órganos y su fisiología (función).
Un requisito indispensable para el éxito del trasplante de órganos era poder restablecer la circulación, lo que implicaba unir los vasos sanguíneos; procedimiento que actualmente se denomina anastomosis vascular.
El vínculo entre cirugía vascular y trasplantes tuvo sus pioneros en la École Lyonnaise dirigida por Mathieu Jabulay (1860-1913) y Alexis Carrel (1875-1944). Desde 1896 Jaboulay trabajó en las anastomosis vasculares.
Carrel, bachiller de ciencias en 1890, obtuvo el grado de doctor en 1900. Dedicado a la cirugía, comenzó a desarrollar trabajos experimentales con cadáveres de perros. Pero hubo un hecho que influyó en Carrel: cuando el presidente Sadi Carnot visitaba Lyon fue herido por un anarquista italiano, y el primer mandatario falleció porque los cirujanos fueron incapaces de suturar la vena porta que había sido afectada. Así, tras este episodio, en 1902 Carrel publicó en el Lyon Medical una técnica para suturar vasos. Utilizaba suturas muy finas y sedas de Alsacia. A lo largo de la década perfeccionó la técnica al punto de poder afirmar que podría ser usada en humanos.
Carrell escribió: “simple curiosidad operatoria actualmente, el trasplante de un órgano podrá tener un cierto interés práctico”.
En 1912 Carrel recibió el premio Nobel de medicina por sus descubrimientos en la cirugía vascular y el trasplante de órganos.

Cirugía inmunología
![]() El rechazo
El rechazo
Hacia el fin del siglo XIX y principios del XX hubo una gran expansión en los estudios de la ciencia dedicada a nuestro sistema de defensa: la inmunología. La posibilidad quirúrgica de realizar un trasplante solucionó un gran problema, pero aún quedaría otro por resolver: el sistema inmune del cuerpo no toleraba el injerto de tejido o del órgano trasplantado.
En 1912 el Dr. Murphy plasmó con claridad el concepto de “extrañeza” del injerto y su reconocimiento por parte del receptor.
En 1933 Y. Voronoy realizó el primer trasplante renal con un donante cadavérico y atribuyó el rechazo a un fenómeno inmunológico. En 1944 Peter Medawar realizó experimentos de injertos con ratones y aportó la prueba concluyente del rechazo como un fenómeno inmunológico.

![]() Histocompatibilidad
Histocompatibilidad
Fue así como las diferencias genéticas y la respuesta inmune (rechazo del injerto), se convirtieron en el principal obstáculo a eludir en los trasplantes. Esto se comprobó en 1954 cuando Joseph Murray realizó el primer trasplante exitoso entre gemelos humanos y no hubo rechazo dada la perfecta compatibilidad entre donante y receptor. Los doctores George Snell y Peter Gores descubrieron que los antígenos de histocompatibilidad eran los responsables de desencadenar el fenómeno del rechazo.
El desafío era claramente contener la respuesta inmune (respuesta de defensa del cuerpo humano) contra el injerto (órgano o tejido implantado). El éxito dependía de la semejanza de los antígenos de histocompatibilidad entre donante y receptor.
Estos antígenos son moléculas que se encuentran en las células del organismo y que caracterizan a cada persona como única. Son heredados de los padres y la compatibilidad de estos antígenos entre el donante y el receptor determina si el órgano podrá o no ser trasplantado.
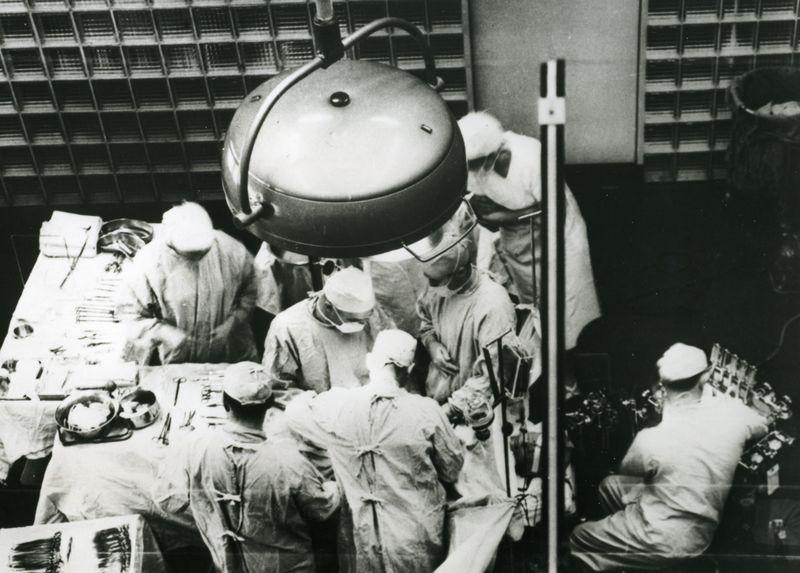
![]() Drogas inmunosupresoras
Drogas inmunosupresoras
La aparición de estas drogas en la década del 70 abrió una nueva etapa que significó el comienzo de una etapa de crecimiento sostenido del número de trasplantes en el mundo. El avance en las investigaciones acerca de la histocompatibilidad fue acompañado también de un importante desarrollo respecto a las drogas que permitían evitar el rechazo del órgano o el tejido implantado.
La ciclosporina, droga que se descubrió en Inglaterra en 1971, manifestaba una clara superioridad sobre el resto de los inmunosupresores conocidos. El Dr. Roy Calne en Cambridge manifestó que “La ciclosporina es suficientemente potente y poco tóxica para constituir un inmunosupresor atractivo para la experimentación clínica en los pacientes receptores de trasplantes de órganos”.

![]() Determinación médica de la muerte
Determinación médica de la muerte
En el antiguo Egipto la ausencia de respiración era considerada criterio de muerte, mientras que para el médico griego Hipócrates, los signos del fallecimiento podían distinguirse por las modificaciones de la cara en el período post-mortem. La determinación médica de la muerte tiene un camino histórico autónomo de la trasplantología y ha ido variando a lo largo del tiempo.
En cambio, en la Edad Media ponía una pluma delante de las fosas nasales, o un espejo, para constatar la ausencia de respiración.

Latidos del corazón
En el año 1628, el médico y fisiólogo inglés William Harvey, argumentó su teoría de que la sangre era bombeada alrededor del cuerpo por el corazón en un sistema circulatorio echando por tierra el modelo antiguo de Galeno, donde se identificaba a la sangre venial y la sangre arterial cada una con una función diferente.
En este contexto, Harvey incorporó el concepto de que la muerte se producía por el cese de los latidos cardiacos.
En el siglo XIX, con la aparición de estetoscopio inventado por Laennec, los médicos consiguieron un instrumento que les permitió constatar certeramente el cese de la actividad del corazón.

El encéfalo
Pero es recién en el siglo XX cuando comenzaron las primeras descripciones de lo que luego se llamaría muerte cerebral. En el siglo XIX Xavier Bichat vinculó por primera vez las funciones encefálicas con la muerte. Afirmó que la muerte se producía con la detención funcional del sistema nervioso, de la circulación, de la respiración y de la temperatura corporal.
En la década del 50 aparecieron las terapias intensivas, con la introducción de técnicas que permiten suplir funciones fisiológicas consideradas hasta entonces vitales (técnicas de resucitación, circulación extracorpórea, respiradores, etc.).
En esta década se publicaron investigaciones sobre la muerte del sistema nervioso y se describió el estado de coma irreversible por muerte cerebral.

Definiciones
En 1967 en Harvard un comité Ad Hoc estableció al coma irreversible como una nueva definición de muerte.
En tanto, en 1981 un comité de expertos de Estados Unidos definió a la muerte como el cese irreversible de las funciones cardio-respiratorias o como el cese irreversible de todas las funciones del encéfalo. Este criterio de muerte sigue vigente hoy en día.
La pérdida irreversible de todas las funciones cerebrales (conciencia + funciones vegetativas) es la muerte encefálica.
![]() Aquí y ahora. Donación y Trasplante: Ciencia y Sociedad
Aquí y ahora. Donación y Trasplante: Ciencia y Sociedad
Marco legal
A lo largo de la historia, y acompañando al crecimiento y desarrollo médico acerca del trasplante, también se ha desarrollado un importante avance en materia de legislación, hitos del trasplante y campañas de difusión en nuestro país y en el mundo.
INCUCAI
En materia de leyes, la primera ley regulatoria de los trasplantes en Argentina fue sancionada en el año 1977, creando el CUCAI (Centro Único Coordinador de Ablación e Implante), organismo regulador y fiscalizador de la actividad a nivel nacional.
A partir de 1990 el viejo CUCAI se transforma en INCUCAI (Instituto Nacional Único Coordinador de Ablación e Implante), organismo autárquico dependiente del Ministerio de Salud de la Nación.
CUCAIBA
También se crea el CUCAIBA (Centro Único Coordinador de Ablación e Implante de la Provincia de Buenos Aires) y demás organismos que regulan y fiscalizan la actividad en cada provincia.
En el año 1993 se sancionó la Ley Nacional de Trasplante 24193, vigente en la actualidad.
En el 2005 se sancionaron las modificaciones a las Ley 24193, introduciendo la figura del donante presunto. La Sociedad es considerada donante, excepto aquella persona que exprese su oposición.
Hitos del trasplante
En la actualidad Argentina desarrolla todo tipo de trasplantes, incluso el de intestinos, convirtiéndose en uno de los pocos países en el mundo que lleva adelante esta práctica.
![]() Los siguientes son hitos de la trasplantología en nuestro país:
Los siguientes son hitos de la trasplantología en nuestro país:
- 1928 – Primer trasplante de córneas
- 1948 – Primer trasplante de huesos
- 1957 – Primer trasplante renal
- 1968 – Primer trasplante cardíaco
- 1988 – Primer trasplante hepático
- 1993 – Primer trasplante de páncreas
- 1999 – Primer trasplante de intestinos
Órganos que se trasplantan
|
Tejidos que se trasplantan
|
![]() Para todos
Para todos
A principios de los noventa, luego de la creación de CUCAIBA; se puso en funcionamiento dentro del sistema público de salud de la Provincia de Buenos Aires el Programa de Trasplantes que garantiza el acceso al trasplante para todos los bonaerenses (a través del Fondo Provincial de Trasplante de Órganos y Tejidos). Este cumple con el principio enunciado por el gran sanitarista argentino Dr. Ramón Carrillo: “de nada sirven las conquistas de la técnica médica si éstas no pueden llegar al pueblo por los medios adecuados.

![]() El proceso de donación
El proceso de donación
Además del sistema sanitario organizado y siempre en alerta, el CUCAIBA lleva adelante una intensa campaña de difusión de la donación de órganos y tejidos para trasplante, con el objetivo de generar conciencia social y poder brindar una esperanza a las miles de personas que aguardan por un órgano en lista de espera.
A la tarea institucional de difusión del CUCAIBA se suma la importante tarea de las ONGs de pacientes trasplantados y en lista de espera para llegar con el mensaje solidario de la donación a cada una de las localidades del territorio bonaerense.
![]() Semana de la Donación de Órganos en las Escuelas
Semana de la Donación de Órganos en las Escuelas
Otro pilar importante de la campaña de difusión es el sistema educativo bonaerense, sobre todo luego de la incorporación desde el año 2000 de la Semana de la Donación de Órganos en las Escuelas, por resolución 6432/00 del Consejo General de Cultura y Educación de la Provincia de Buenos Aires.
La Semana fue pensada como una invitación a la curiosidad, al intercambio de opiniones, a la investigación escolar, y al despliegue del saber profesional de los docentes que aprenden y enseñan acerca de la donación de órganos.
